看護師の6Rって、結局どれをどのタイミングで見ればいいの?って、現場に出るほど迷いやすいですよね。 あなたがいま「看護師の6R」で検索している時点で、たぶん“知識としては聞いたことあるけど、実務に落とすと不安”なんだと思います。
看護師の6Rは、与薬の基本として覚えるだけじゃなく、確認タイミングやダブルチェック、指差し声出し、記録までつながって初めて「ミスを防ぐ動き」になります。 しかも現場って、忙しい・割り込み多い・患者さんの状態も変わる…で、机上の理想通りにはいかないですよね。
この記事では、6Rとは何か、5Rとの違い、7Rの記録や8Rの反応評価・拒否権まで、迷いやすいポイントを一気に整理します。 バーコード認証(BCMA)を使う職場の人も、まだ導入されていない職場の人も、看護師の6Rを日々の手順に落とし込めるようにまとめました。
- 看護師の6Rの意味と、5Rとの違い
- 6Rを確認するベストなタイミング
- 指差し声出しやダブルチェックの使いどころ
- BCMAや記録まで含めた安全な流れ
看護師の6Rとは何かを整理
まずは土台づくりです。 6Rは暗記項目に見えるけど、実際は「エラーを通さないための考え方」。 ここを押さえると、現場での確認がブレにくくなります。 私はここを曖昧なまま現場に出ると、忙しい日に一気に崩れると思っています。 だから最初に、意味と使い方の“芯”を作りましょう。
与薬の6Rとはを一文で
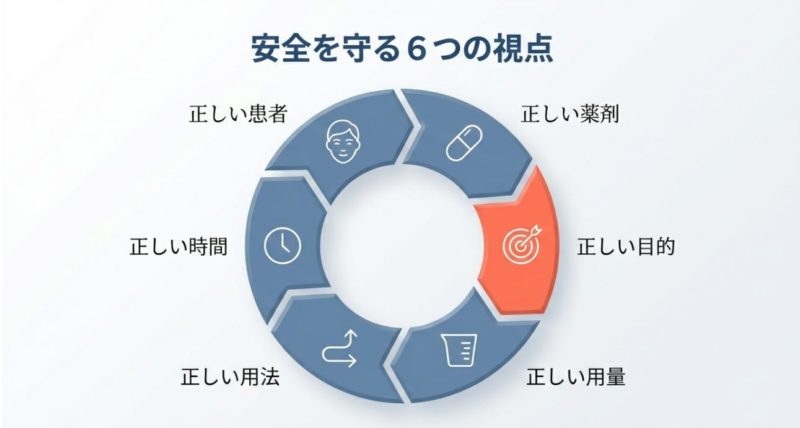
与薬の6Rは、正しい患者・正しい薬剤・正しい目的・正しい用量・正しい用法(経路)・正しい時間を確認して、誤薬や投与ミスを防ぐための基本フレームです。
6Rはチェックリストじゃなく「防波堤」
私は6Rを「チェックリスト」よりも、危ない流れを途中で止めるための“ブレーキ”が6つあると捉えています。 現場って、どれだけ気をつけても“うっかり”がゼロにはならないんですよ。 だからこそ、ひとつの確認で完璧を狙うんじゃなくて、複数の確認でミスが通り抜けないようにする発想が大事です。
たとえば、薬剤名を正しく取れても患者が違えばアウトですし、患者が正しくても用量がズレたら危ない。 さらに厄介なのが、全部合ってるように見えても「目的が違う(適応がズレてる)」ケース。 ここに気づけるのが、看護師の強みでもあります。
現場で6Rが効く理由
与薬は、処方→調剤→準備→投与→観察→記録…と工程が長いぶん、どこかで小さなズレが起きやすいです。 しかもズレは“目の前では正しそうに見える”のが怖いところ。 だから6Rは、工程の最後にいる看護師が「最後にもう一度、筋が通ってるか」を確認するための道具になります。
薬剤関連の安全は世界的にも重要視されていて、医療の現場では“薬にまつわる害(medication-related harm)”を減らす取り組みが続いています。 薬剤安全が重要なテーマであること自体は、国や組織を超えて共通の課題なんですよね。 (出典:WHO「Medication Without Harm」)
コツ:6Rは“覚える”より“使う”が大事です。 確認の声かけや、患者さんへの説明(目的)まで含めて習慣化すると強いです。
ちょいリアルな話:6Rは「全部一気に完璧に」より、最初は“抜けやすいRを自覚して補強する”ほうが伸びます。 あなたが苦手なのは、患者確認?用量計算?目的の理解?まずそこからでOKです。
6Rと5Rの違いを確認
5Rは、正しい患者・正しい薬剤・正しい用量・正しい用法(経路)・正しい時間の5つ。 6Rはそこに正しい目的が加わります。 ここがいちばん大きい進化ポイントです。
5Rは「作業の正確さ」、6Rは「臨床判断」が入る
5Rの中心は、指示されたことを正しく遂行するための確認です。 もちろんこれだけでも重要です。 だけど現場では、処方入力の取り違えや、患者情報の混線、オーダーの選択ミスみたいな“上流のミス”が起きることがあります。 ここ、気になりますよね。 私もヒヤッとした経験、正直あります。
上流のミスは、看護師の手元に来た時点では「それっぽく整っている」ことが多いです。 だからこそ6Rの“目的”が効きます。 「この患者さんの病態に、この薬理作用は合う?」って考えられると、違和感に気づける確率が上がります。
目的が入ると、患者説明もセットになる
目的を理解していると、患者さんへの説明が自然にできます。 「これは血圧を下げる薬です」「この抗菌薬は時間が大事です」みたいに、短くてもいいので言葉にする。 すると患者さん側も「え、私そんな薬だったっけ?」と気づいてくれることがあるんです。 つまり、6Rは看護師だけの確認じゃなく、患者さんを巻き込んだ安全にもつながります。
| 区分 | 含まれる項目 | 現場での意味 |
|---|---|---|
| 5R | 患者/薬剤/用量/用法・経路/時間 | 手順の正確性を担保する |
| 6R | 5R+目的 | 適応の違和感に気づきやすい |
| 7R | 6R+記録 | 情報共有と証拠性を支える |
| 8R | 7R+反応評価/拒否権 | 投与後の観察と患者中心を含む |
私の結論:6Rの目的は、あなたを「作業者」から「安全のゲートキーパー」にしてくれます。 ここを押さえると、看護師としての自信もつきやすいです。
7Rの記録まで含める?
7Rは、6Rに正しい記録を足した考え方です。 最近は電子カルテが当たり前なので、私は7Rまでを一連の与薬プロセスとして扱うほうが現場に合うと思っています。 というか、記録が弱いと安全が一気に崩れやすいんですよね。
記録は「後から書くメモ」じゃなく「次の事故を防ぐ情報」
記録って、忙しいと後回しにしたくなる気持ち、めちゃくちゃ分かります。 でも与薬後の記録は、次に動くスタッフの判断材料になります。 たとえば、痛み止めの頓用(PRN)。 いつ投与したかが曖昧だと、追加投与の判断がブレます。 抗菌薬も時間が命なので、実施時刻がズレると治療の質にも関わります。
ありがちな記録リスクを先に知っておく
私がよく注意しているのは次のパターンです。
- 記録が遅れて重複投与:未実施だと思われて他の人が投与してしまう
- 記録が先行して未実施扱いが消える:実際は入っていないのに済んだことになる
- 記録の場所が曖昧:端末が違う、入力画面が違う、結果的に見落とされる
- 理由の記載不足:拒否・嘔吐・中止の経緯が残らず、次のケアが迷子になる
だから私は、自施設の医療安全マニュアルと運用(いつ・どこで・どの端末で記録するか)を“作業手順”として身体に入れるのをおすすめします。 ここは施設差が大きいです。
書き方のコツ:6Rがそのままテンプレになる
記録の質を上げたいなら、6Rをそのまま文章の骨格にすると迷いにくいです。 患者(誰に)・薬(何を)・目的(なぜ)・用量(どのくらい)・経路(どうやって)・時間(いつ)。 これを短くても押さえると、他職種が見ても解釈がズレにくいです。
8Rの反応評価と拒否権
8Rは、与薬して終わりではなく、投与後の反応評価まで含めて安全を見ます。 副作用の早期兆候(ふらつき、発疹、呼吸苦、意識変容など)を拾えるかどうかで、結果が大きく変わることもあります。 ここ、ちょっと怖いけど大事なところです。
反応評価は「観察の目的」がハッキリすると強い
私は、投与後に“何を見たいか”を1つ決めるようにしています。 たとえば降圧薬なら血圧とめまい、鎮痛薬なら痛みスケールと眠気、抗菌薬なら体温や症状の推移、抗精神病薬なら錐体外路症状や意識レベル…みたいに、薬の目的に沿って見るポイントを絞る感じです。
全部見ようとすると逆に抜けます。 なので私は、目的(Why)→観察項目(Response)の線を短くつなぐイメージでやっています。
拒否権(Right to Refuse)は「説得」より「理解」が先
もう1つが拒否権(Right to Refuse)。 患者さんが拒否したとき、私は「無理に飲ませる」ではなく、理由のアセスメントを優先します。 味が苦手、嚥下がつらい、以前の副作用が怖い、理解できていない、眠い、気分が悪い…理由は本当に色々です。
拒否があったら、状況を整理して医師・薬剤師に相談し、剤形変更や時間調整などの代替案を検討します。 ここも最終判断はチームで行うのが安全です。 患者さんの権利と安全のバランスって、簡単じゃないからこそ、独りで背負わないのが大事かなと思います。
拒否が出たときの私の整理
- 拒否の理由:味・嚥下・副作用不安・理解不足など
- 緊急度:今すぐ必要か、少し待てるか
- 代替:剤形・投与時間・投与経路の変更余地
- 共有:医師・薬剤師・リーダーへ報告、記録に残す
注意:患者さんへの説明や対応は、病状や判断能力、治療方針で変わります。 無理に自己判断せず、必ず医師・薬剤師・所属部署のルールに沿って対応してください。
6Rの覚え方は5W1H
覚え方はゴロでもいいけど、私は5W1Hに落とすのがいちばん忘れにくいと思っています。 忙しい時ほど「思い出す」コストが高いので、頭の中で瞬時に呼び出せる型があると助かるんですよね。
6Rを5W1Hに当てはめる
- Who:正しい患者
- What:正しい薬剤
- Why:正しい目的
- How much:正しい用量
- How:正しい用法・経路
- When:正しい時間
“覚え方”を“行動”に変える小ワザ
私は新人さんに、次の2つをセットでおすすめしています。
- 声に出して短く言う:「Who-What-Why…」って頭の中で回すだけでも抜けにくい
- 指差しと組み合わせる:目線と手の動きで“確認した実感”が残る
この形にすると、「どれか抜けてない?」を頭の中でスキャンしやすいです。 忙しい時ほど、こういう型が効きます。 あなたも、いつもの動線に組み込める形で試してみてください。
おすすめの練習:シミュレーションで「患者確認→薬剤ラベル→指示画面→用量→経路→時間」を30秒で回す練習をすると、現場でもスムーズになります。 最初は遅くてOKです。
看護師の6Rを現場で徹底
ここからは実践編です。 6Rは“知ってる”だけだと事故は減りません。 いつ確認するか、どうやって確認するか、仕組みでミスを減らすかまでセットで整えるのがコツです。 私は「確認を頑張る」より「確認が抜けにくい作り」に寄せるほうが、疲れた日でも安定すると感じています。
6Rの確認タイミングは3回
私は基本を「3回」に揃えています。 薬を扱う場面は、どこか1回に集中すると抜けやすいので、タイミングを分けて網を細かくします。 ここ、地味だけど強いです。
3回に分ける理由:人は途中で中断される
与薬中って、ナースコール、電話、家族対応、検査搬送、急変…割り込みが当たり前ですよね。 中断されると、ワーキングメモリが途切れて「どこまで確認したっけ?」が起こります。 だから私は、確認を一回勝負にしないほうが安全だと思っています。
3回のイメージ
- 薬剤準備時:指示と現物を照合して取り違えを潰す
- 与薬直前:ベッドサイドで患者照合と最終確認
- 実施後の記録時:実施の確定と情報共有を完成させる
タイミングごとの“見る場所”を決める
同じ6Rでも、タイミングによって見るポイントが変わります。 私は、準備時は「薬剤名・規格・用量・期限」、ベッドサイドは「患者照合・経路・目的の説明」、記録時は「実施時刻と例外(拒否・嘔吐・中止)」を重視します。 全部を毎回フルで見るのは理想だけど、現実は難しいので、タイミングで重点を分けると回しやすいです。
施設ルール優先:ここは施設によって「準備中に3回見る(取り出す・準備する・戻す)」など細かいルールがあることもあります。 必ず自施設の手順に合わせてください。
指差し声出しで見落とし減
黙読だけだと、思い込みで読み飛ばすことがあるんですよね。 指差し声出しは、視覚だけじゃなく運動感覚と聴覚も使うので、私は「忙しい時ほどやる価値がある」と感じています。 あなたも「分かってたのに…」っていうヒヤリ、経験ありません?それを減らす手段として相性がいいです。
やり方はシンプルでOK
ポイントは、ただ声に出すだけじゃなく、照合対象(指示・薬剤ラベル・リストバンドなど)を指で示しながら読むこと。 短いフレーズで十分です。 「患者ヨシ、薬剤ヨシ」みたいな言い方でも、あなたの職場に合う形に寄せればOK。
指差し声出しの“言う順番”を固定する
私は順番を固定しています。順番が毎回違うと、抜けが起きやすいからです。
- 患者:氏名とID
- 薬剤:名称+規格(濃度)
- 用量:数値+単位
- 経路:内服/IVなど
- 時間:何時投与か、食前・食後など
- 目的:患者に一言で説明できるか
恥ずかしさ問題は「小声+指差し」からでいい
声出しって、最初は恥ずかしいですよね。 分かります。 でも、私は小声でも効果はあると思っています。 大事なのは、脳に「今、確認している」というモードを入れること。 慣れてきたら、要所(患者確認と薬剤確認)だけでも声を強めると良いかなと思います。
注意:病室環境や個人情報の観点で、大きな声が適さない場面もあります。 職場のルールに合わせて、患者識別情報の扱いには十分配慮してください。
ダブルチェックが必要な場面
ダブルチェックは万能じゃないけど、ハイリスク場面では必須の安全策になりやすいです。 私は「計算が絡む」「単位がややこしい」「患者への影響が大きい」ものは、基本的に二重化します。 ここ、面倒だけど、面倒なほど守ってくれる場面があります。
ダブルチェックの狙いは「独立性」
ここは必ずしも「2人で見ればOK」ではなく、独立して確認するのがコツです。 同じ画面を一緒に見るだけだと、同じ思い込みを共有してしまうことがあります。 私は、できる範囲で「片方は指示、片方は現物」「片方は計算、片方は結果の妥当性」を見るように分担しています。
ダブルチェックを検討しやすい例(あくまで一般的な目安)
- インスリン、抗凝固薬など投与ミスの影響が大きい薬
- 小児・腎機能低下など、用量調整がシビアな患者
- 小数点が絡む用量、希釈計算、投与速度の計算
「二人で確認したのにミス」は起こる
正直、二人で見てもミスはゼロになりません。 だから私は、ダブルチェックを“安心材料”にしすぎないことも大事だと思っています。 疲れているときほど、二人とも同じ誤解をします。 だからこそ、チェックする観点をズラす(例:単位、規格、患者情報、目的)と、拾えるミスの種類が増えます。
注意:最終的には、施設の安全基準に従ってください。 迷うときは、自己判断で省略せず、先輩や医療安全担当に相談するのが一番安全です。
バーコード認証BCMAの使い方
BCMA(バーコード薬剤投与管理)は、患者リストバンドと薬剤バーコードを照合して、取り違えを減らす仕組みです。 導入されている職場だと、6Rのうち特に正しい患者と正しい薬剤を強く支えてくれます。 あなたの職場でも「ピッ」ってやつ、ありますよね。
BCMAが強いところ:思い込みを剥がしてくれる
人の確認はどうしても「この患者さんのはず」「いつもの薬のはず」という思い込みが入ります。 BCMAはそこに割って入ってくれる。 私はこれが一番の価値だと思っています。 特に同姓同名や似た名前、病床移動が多いとき、忙しい時間帯ほど効きます。
BCMAが弱いところ:使い方が雑だと意味が薄い
ただ、機械があるから安心…ではなくて、私はアラートの意味を理解して止まれることが大事だと思っています。 アラートが出たときに「とりあえず通す」癖がつくと危険です。 アラート疲れって、起こりますからね。
私は、アラートが出たらまず「患者」「薬剤」「規格」「時間」「経路」を一旦戻って確認して、必要ならリーダーや薬剤師に相談します。 BCMAは“止まるきっかけ”で、最終的に安全を作るのはあなたの判断とチーム連携です。
注意:BCMAの運用は施設ごとに違います。 バーコードが読めない場合の手順(代替照合・報告・記録)も含めて、必ず所属施設の公式手順を確認してください。 最終的な判断は専門家(医師・薬剤師・医療安全担当)に相談するのが安全です。
現場の小ワザ:読み取り不良が起きやすい薬剤(反射する袋、曲面ラベルなど)は、置き方・角度を工夫すると改善することがあります。 ただし、勝手な運用変更はせず、ルールの範囲でやりましょう。
看護師の6Rで誤薬防止を総括
看護師の6Rは、暗記で終わらせるより、確認のタイミング(複数回)と、確認のやり方(指差し声出し・ダブルチェック・BCMA)まで含めて習慣化すると、本当に効いてきます。 ここまで読んだあなたは、たぶん「結局、毎回全部やるの無理じゃない?」って思ってるかも。 分かります。 だからこそ、私は“全部を完璧に”より、自分の職場で再現できる形に落とすのが大事だと思っています。
一番差が出るのは「正しい目的」
私の感覚だと、いちばん差が出るのは正しい目的です。 「この患者さんに、この薬が、このタイミングで必要?」を考えるだけで、指示の違和感に気づける確率が上がります。 目的が分かると、患者さんへの説明もできるし、投与後の観察ポイントも絞れます。 つまり目的は、6Rを一本の線でつなぐハブみたいな存在です。
今日からの実践:最小ユニットで回す
私がすすめるのは、いきなり全部を盛らないこと。 まずは「患者確認+薬剤確認+目的を一言説明」を毎回やる。 その次に「用量と単位の声出し」を足す。 慣れたら「記録のタイミングを固定する」。 こうやって積み上げると、忙しい日でも崩れにくいです。
最後に大事なこと
- 与薬の最終判断や運用は、所属施設の医療安全マニュアルが優先
- 不安や違和感があれば、自己判断で進めず医師・薬剤師・先輩に相談
- 最新の手順や公式情報は、各組織の公式資料を確認し、最終判断は専門家に相談
免責のお願い:この記事は一般的な考え方の整理です。 投与方法・確認手順・記録運用は施設や患者さんの状態で変わります。 正確な情報は所属施設の公式マニュアルや公的機関の資料をご確認ください。 最終的な判断は医師・薬剤師・医療安全担当などの専門家にご相談ください。