このサイトは、情報提供のみを目的としています。 医学的なアドバイスや診断については、専門家にご相談ください。
看護師のNP制度って、診療看護師とは何か、特定看護師との違いは何か、ここがまず分かりにくいですよね。 さらに、特定行為はどこまでできるのか、大学院で何を学ぶのか、なり方や難易度はどれくらいなのか、調べるほど情報が散らばっていて迷いやすいかなと思います。
しかも、資格を取るなら年収や給料、資格手当がどのくらい変わるのか、国家資格になる可能性はあるのかまで気になるはずです。 あなたが今知りたいのは、制度の説明だけではなく、実際に自分のキャリアにどう関わるのかだと思います。
この記事では、看護師のNP制度をはじめて調べる方でも全体像がつかめるように、診療看護師の役割、特定看護師との違い、特定行為、法的位置づけ、年収の目安、大学院での学び、認定試験、将来性までをつながりで整理していきます。 ここ、気になりますよね。
- 看護師のNP制度の基本と診療看護師の立ち位置
- 特定看護師との違いと現場での役割分担
- 年収・給料・資格手当の目安と注意点
- 大学院進学から認定試験、将来性までの流れ
看護師のNP制度とは何か
まずは、看護師のNP制度の全体像を押さえましょう。 制度の背景、診療看護師の役割、特定看護師との違い、そして実際にどこまでの医療実践が期待されているのかを順番に見ると、モヤモヤがかなり整理しやすくなります。
診療看護師の役割
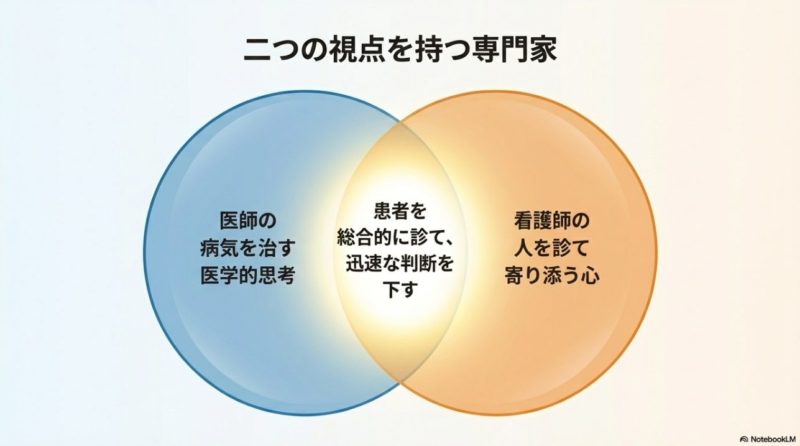
診療看護師は、看護の専門性を土台にしながら、患者の状態を包括的に評価し、治療の流れを前に進める役割を担う存在です。 一般的な看護師が患者さんの療養支援や生活面のケアを中心に担うのに対して、診療看護師はそれに加えて、病態の見立て、必要な処置の優先順位づけ、医師や多職種との連携調整まで幅広く関わります。 ここは制度を理解するうえで一番大事な出発点かなと思います。 というのも、診療看護師の価値は「医師の代わり」になることではなく、患者さんの状態を切れ目なく見ながら、治療とケアの両方を前に進めることにあるからです。
私はこの制度の本質は、単に「できる医療行為が増えること」ではなく、治療までの待ち時間を減らし、チーム医療の流れを止めないことにあると考えています。 たとえば急性期では、医師が別対応中でも、あらかじめ整備された手順書の範囲で必要な介入を進められれば、患者さんの苦痛軽減や重症化予防につながりやすいです。 慢性期や在宅では、ちょっとした異変を早めにつかんで対応の方向性を整えることで、不要な救急搬送や入院を減らせる場面もあります。 つまり診療看護師は、医療資源が限られる現場ほど力を発揮しやすい存在なんですね。
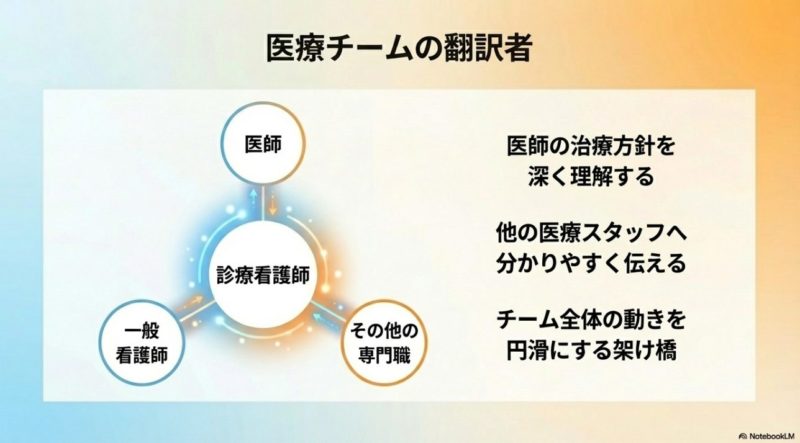
また、診療看護師は医師の言葉と看護の言葉の両方を理解しやすい立場です。 だからこそ、治療方針を病棟スタッフや在宅チームに落とし込むハブ役になりやすいんですね。 現場では、この橋渡しがうまくいくかどうかでチームの動きがかなり変わります。 医師は病態や治療優先順位を重視し、看護師は生活背景や日々の変化を重視することが多いですが、診療看護師はその両方をつなぎやすいです。 患者さん本人や家族にとっても、説明の窓口が整理されることで安心感につながりやすいかなと思います。
診療看護師に期待される現場での動き
現場で期待されるのは、単なる処置担当ではありません。 患者評価、初期対応の補助、検査や治療方針の提案、薬剤調整の補助、多職種カンファレンスでの情報整理、退院支援との接続まで、かなり横断的な役割です。 だからこそ、診療看護師が活躍できる職場では、病棟の回転や患者フローが改善したり、医師の業務負担が軽くなったりすることが期待されます。 ただし、役割の出方は施設によって差があり、制度理解が浅い職場では資格を十分に活かせないこともあります。 この点はキャリアを考えるうえで見落としにくいポイントですよ。
特定看護師との違い
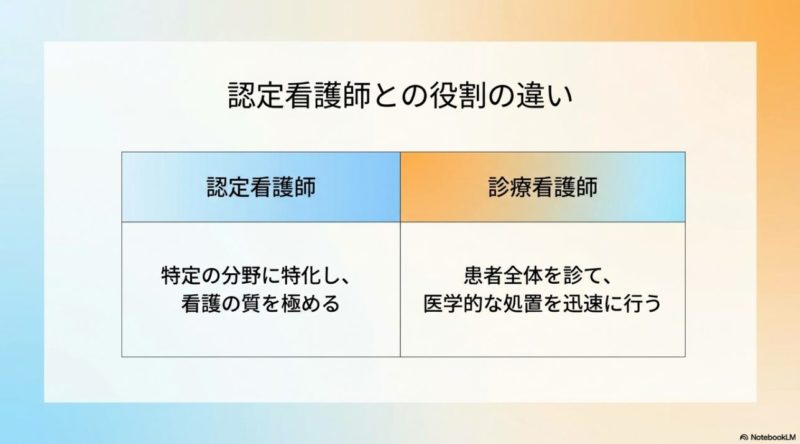
診療看護師と特定看護師は混同されやすいですが、ここはしっかり分けて理解したほうがいいです。 特定看護師は、一般に特定行為研修を修了した看護師を指す通称で、厚生労働省の制度に基づいています。 一方で診療看護師は、大学院修士課程での教育と認定試験を経て認定される民間資格です。 名前が少し似ているので同じものと思われがちですが、制度の成り立ちも、教育プロセスも、現場で期待される働き方もかなり違います。 ここ、検索した人が最初につまずきやすいところですよね。
いちばん大きい違いは、教育の深さと役割の広さです。 特定看護師は、医師が作成した手順書に沿って特定の医療行為を安全に実施する力が重視されます。 対して診療看護師は、特定行為の実践力を含みつつ、病態生理学や臨床薬理学、フィジカルアセスメント、診断的推論まで学び、患者の全身状態を見ながら治療の方向性に関わる役割が期待されます。 言い換えると、特定看護師は「定められた行為を正確に回す力」が中心で、診療看護師は「患者の全体像から今なにが必要かを考える力」まで求められやすいです。
つまり、特定看護師が「決められた範囲の実務を的確に動かす人」だとすると、診療看護師は「患者の全体像を見て、治療とケアをつなぐ人」に近いです。 もちろん現場によって役割の出方は違いますが、この違いを理解しておくと、自分がどちらのキャリアを目指したいのか判断しやすくなります。 たとえば、今の職場で即戦力として役割拡大したいなら特定行為研修が現実的な場合もありますし、将来的に病態評価や診療支援まで深く関わりたいなら診療看護師のほうが合っているかもしれません。
どちらが上かではなく、目的が違う
ここで大切なのは、単純に上下関係で考えないことです。 診療看護師のほうが教育期間が長く、役割の幅も広いので「上位」と見られやすいですが、現場では特定看護師のほうが機能する場面もあります。 制度整備や人員配置、病院のニーズ、在宅の体制によっては、特定行為を機動的に回せる人材が強く求められることも多いです。 だから、キャリア選択では肩書きの響きより、自分がどんな患者層と関わり、何を強みにしたいかで考えるのが失敗しにくいかなと思います。
| 比較項目 | 特定看護師 | 診療看護師 |
|---|---|---|
| 制度の基盤 | 特定行為研修制度 | 大学院教育+認定試験 |
| 役割の中心 | 手順書に基づく実践 | 包括的評価と治療支援 |
| 学習内容 | 特定行為の安全実施 | 病態・薬理・推論まで広い |
| 取得までの期間 | 比較的短め | 大学院で2年が基本 |
| 向いている人 | 現場実務の幅を広げたい人 | 包括的な診療支援に関わりたい人 |
特定行為とできること
診療看護師や特定行為研修修了者の実務を考えるうえで欠かせないのが、特定行為です。 これは手順書に基づいて看護師が実施する高度な診療の補助で、制度上は21区分38行為が定められています。 呼吸器、循環器、ドレーン管理、創傷管理、動脈血液ガス分析、感染や血糖コントロールに関わる薬剤調整など、かなり幅広い領域が含まれます。 制度の公式な整理を見たい場合は、(出典:厚生労働省「特定行為とは」)が一次情報として分かりやすいです。 ここにある通り、特定行為はあくまで診療の補助であり、手順書のもとで高度な判断力が必要な行為として位置づけられています。
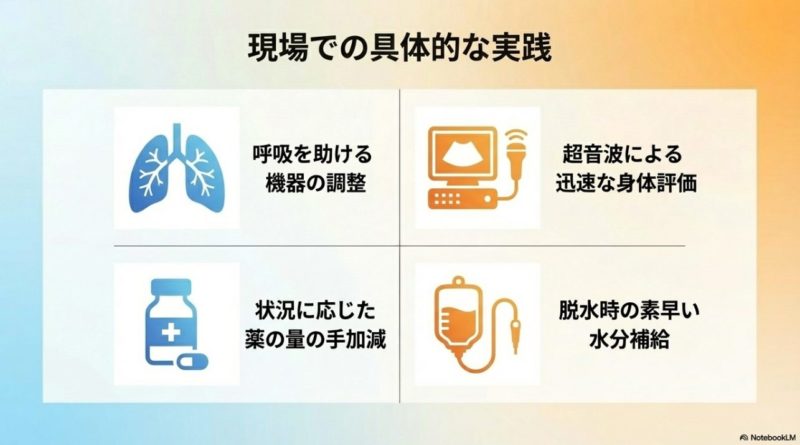
ここで大事なのは、「できることが増える」だけでなく、適切な場面で、適切な範囲で、安全に動けることです。 たとえば人工呼吸器の設定変更や離脱の支援、脱水への輸液補正、インスリン投与量の調整などは、患者さんの状態が一定範囲にあることを確認した上で行うからこそ意味があります。 逆にいえば、病状が手順書の想定範囲から外れているなら、すぐに医師への報告や相談へ切り替える判断が必要です。 つまり特定行為は、自由裁量の拡大ではなく、安全な条件の中で迅速に動くための制度なんですね。
診療看護師は、こうした特定行為を単発の作業としてではなく、病態全体の流れの中で位置づけて実践できる点が強みです。 在宅や慢性期でも、状態変化に早く気づいて対応できれば、救急搬送や病状悪化の回避につながる場面があります。 たとえば栄養や水分管理に係る薬剤投与、感染徴候への臨時投与、創傷管理などは、高齢者医療や在宅分野と相性がいいですし、急性期では人工呼吸管理や循環管理の場面で大きな意味を持ちます。
特定行為を理解すると見えてくること
あなたがこれから特定行為研修やNP進学を考えるなら、行為の名前だけでなく「その行為がどんな現場で役立つのか」を見るのがおすすめです。 ICU、救急、外科系病棟、在宅、慢性期、地域包括ケアで必要な区分はかなり変わります。 また、すべての施設で全区分を活かせるわけではありません。 資格取得後に「思ったより活かせない」とならないよう、今の職場や転職先がどの特定行為を必要としているかまで確認しておくと失敗しにくいです。
特定行為は万能な権限ではありません。 実施には手順書、教育、施設体制、安全管理が前提になります。 資格の名称だけでなく、実際にどの区分を使える環境なのかまで確認しておくと安心です。
法的位置づけと課題
看護師のNP制度を考えるとき、いちばん慎重に見ておきたいのが法的位置づけです。 日本の診療看護師は、現時点では国家資格ではなく民間資格です。 そのため、アメリカのNPのように独立した処方権や開業権が認められているわけではありません。 ここを誤解すると、制度の見え方が大きくズレてしまいます。 肩書きだけを見ると高度な裁量があるように感じるかもしれませんが、日本ではあくまで現行法の範囲内で機能する資格です。
実務はあくまで、保健師助産師看護師法上の診療の補助、そして医師法との関係の中で行われます。 ここで誤解しやすいのが、「高度な教育を受けたから何でもできる」という見方です。 実際にはそうではなく、絶対的医行為に当たる診断確定や初回処方などは医師の専権に近い領域として扱われます。 だから、診療看護師が力を発揮するには、本人の能力だけでなく、施設のルール、手順書、連携体制、責任分担の明確化が不可欠です。 個人の優秀さだけで回してはいけない領域なんですね。
さらに注意したいのが、関連職種の独占業務との境界です。たとえば放射線を人体に照射する行為は、診療放射線技師法の規制対象になるため、診療看護師であっても自由に実施できるわけではありません。 ここは本当に重要です。現場で求められるのは、判断力だけでなく、自分の権限の範囲を外れないコンプライアンス感覚なんですね。 法的に曖昧な行為を「現場ではやっているから」で進めてしまうのはかなり危ないです。
制度上の課題はなにか
今の大きな課題は、責任の重さと制度上の位置づけのバランスです。 診療看護師には高度な判断が期待される一方で、法制度としては独立した国家資格ではないため、責任範囲の整理が難しい場面があります。 また、施設ごとに役割定義がばらつきやすく、同じ資格でも活躍の幅に差が出やすいです。 教育を受けているのに職場で十分に活かせない人もいれば、逆に役割だけが広くなり負担が大きすぎる人もいます。 このギャップは、今後の制度整備で詰めていく必要があるかなと思います。
費用、法律、安全に関わる制度は改定や通知の影響を受けることがあります。 正確な情報は必ず公式サイトをご確認ください。 最終的な判断は所属施設、大学院、法務担当、関係する専門家にご相談ください。
年収・給料と資格手当
看護師のNP制度を調べる人がかなり気にするのが、年収や給料、資格手当ですよね。 ここは期待しすぎも禁物ですが、一般看護師より高く評価されやすい傾向はあります。 一般的な看護師の平均年収はおおむね500万円台前半がひとつの目安とされる一方、診療看護師は500万円台から800万円程度まで幅があり、施設や役割によって差が出やすいです。 ただし、この数値はあくまで一般的な目安です。 地域、病院規模、夜勤の有無、急性期か在宅か、管理職かどうかでも大きく上下します。 検索上は高年収の事例が目に入りやすいですが、それが標準とは限らない点は冷静に見ておきたいです。
特に見逃せないのが資格手当です。診療看護師は月額数万円単位の手当がつくケースもあり、認定看護師や専門看護師より高めに設定されることがあります。 ただし、これはあくまで一般的な目安であって、必ずその金額になるわけではありません。 都市部か地方か、急性期か在宅か、役職がつくか、夜勤があるかでもかなり変わります。 さらに、求人票では年収が高く見えても、固定残業代、夜勤回数、役職手当込みである場合もあるので、額面だけで判断しないほうがいいです。 ここ、転職のタイミングではかなり大事ですよ。
また、大学院進学の学費や、通学中の勤務調整による機会損失まで含めると、短期で元が取れると断言するのは難しいです。 私は、NP制度の経済的価値は資格手当だけではなく、将来の配置、役職、転職市場での評価まで含めて見るべきだと思います。 たとえば、診療看護師としての経験が評価されれば、管理的ポジションや教育担当、診療支援部門の中核など、給与テーブルそのものが変わる可能性もあります。 目先の手当だけでなく、5年後や10年後の働き方まで含めて考えると、投資としての見え方が変わってくるかもしれません。
年収を見るときのチェックポイント
求人や院内制度を見るときは、基本給、資格手当、役職手当、夜勤手当、残業代、賞与算定基準を分けて見るのがおすすめです。 また、資格を持っているだけで手当がつくのか、診療看護師として特定部署に配属されて初めてつくのかでも違います。 加えて、大学院通学への支援、休職制度、学費補助、修了後の配置方針がある職場は、トータルで見るとかなり条件が良いことがあります。 年収の数字だけでなく、制度面まで見るのが現実的です。
| 区分 | 年収の目安 | 資格手当の傾向 | 見ておきたい点 |
|---|---|---|---|
| 一般看護師 | 500万円台前半が一つの目安 | なし、または限定的 | 夜勤回数で変動しやすい |
| 認定看護師 | 大きな跳ね上がりは限定的 | 数千円〜1万円台が中心 | 院内評価に差が出やすい |
| 専門看護師 | 役割次第で上振れ | 1万円前後が目安 | 教育・相談業務の比重も大きい |
| 診療看護師 | 500万円台〜800万円程度が目安 | 数万円単位の例もある | 配属部署と役割定義が重要 |
転職目線で資格の評価軸を広く見たいなら、看護師転職に有利な資格12選:認定・特定行為・NPで差がつくも合わせて読むと整理しやすいです。
看護師のNP制度で広がる道
ここからは、実際に診療看護師を目指す場合のルートと、その先の将来性を見ていきます。 大学院で何を学ぶのか、どんな経験が必要なのか、試験は難しいのか、そして国家資格化の議論はどこまで進んでいるのかまで押さえると、キャリアの見通しが立てやすくなります。
大学院で学ぶ内容
診療看護師になるためには、大学院での学びが中心になります。 ここで学ぶのは、看護理論の延長だけではありません。 病態生理学、臨床薬理学、フィジカルアセスメント、診断的推論、多職種連携、倫理、マネジメントなど、診療に近い判断を支える知識と実践が求められます。 ふつうの看護教育よりも、症状と病態をつなげて考える力、薬剤が身体にどう作用するかを理解する力、検査や所見を統合して状態を見立てる力がより強く求められるんですね。 ここが、特定行為研修との違いとしても見えやすいところです。
私は、大学院での学びの価値は「知識量が増えること」よりも、「見立ての筋道が変わること」だと思っています。 同じ発熱や呼吸苦を前にしても、症状だけでなく、背景疾患、薬剤、生活状況、検査値、急変リスクまで立体的に考えられるようになると、現場での動きが変わるんですよね。 たとえば、ただ熱がある患者さんではなく、脱水や感染、薬剤性、副作用、臓器機能の変化まで含めて考えられるようになると、報告や相談の質も一気に上がります。 これは現場経験だけでも育ちますが、大学院ではそれを体系的に鍛えやすいです。
一方で、学びはかなりハードです。 臨床実習の比重も大きく、平日日中の実習が必要になることもあります。 働きながら通えるかは大学院ごとの差が大きいので、夜間開講、土曜開講、オンライン対応の有無は必ず確認したほうがいいです。 加えて、所属先の理解がないと、勤務調整や実習日確保がかなり厳しくなります。 家計や家庭との両立も含めて、気持ちだけで進学を決めないほうが安全かなと思います。 ここ、勢いで進むと後から本当に大変です。
大学院で見ておきたい比較ポイント
大学院選びでは、プライマリ・ケア寄りか、クリティカル領域寄りかという教育の方向性も大事です。 急性期で働きたいのか、地域や在宅で活躍したいのかで、向いている課程は変わります。 また、教員の専門領域、実習先、修了生の進路、奨学金制度、専門実践教育訓練給付金の対象かどうかも要チェックです。 学費だけでなく、通学時間や生活コストまで含めて見たほうが、後悔が少ないです。
大学院選びでは、領域、実習体制、通学方法、勤務継続のしやすさ、学費支援の有無までセットで比較するのがおすすめです。 学びたい内容と、卒業後に働きたい現場がつながっているかを必ず見てください。
なり方と必要な経験
診療看護師の基本ルートは、看護師免許を取得し、一定期間の臨床経験を積んだうえで、認定された大学院の修士課程に進学し、修了後に認定試験へ進む流れです。 実務経験は5年以上が大きな目安として見られることが多く、ここはかなり重要です。 なぜなら、診療看護師は単に知識を持っているだけでは不十分で、現場での状況判断やチームの流れを読めることが求められるからです。 机上の知識だけでは、実践のスピード感にはなかなか追いつけません。
なぜなら、診療看護師に求められるのは、知識だけではなく現場感覚を土台にした判断だからです。 患者さんのちょっとした変化、医師への報告の優先順位、チーム内での調整、急変時の空気感。 こういうものは、やはり臨床経験の積み重ねでしか身につかない部分があります。 経験年数はあくまで目安ですが、救急やICU、内科、外科、在宅など、自分が今後進みたい領域と重なる経験を積んでおくと、大学院での学びもかなり深くなります。 逆に、経験領域と進学先の方向があまりにズレていると、実習や講義で苦戦しやすいかもしれません。
私なら、進学前には次の3点を必ず整理します。 今の経験領域が大学院の志望分野に合っているか、学費と生活費をどうするか、そして修了後にそのスキルを活かせる職場へ移るのか現職で活かすのかです。 ここを曖昧にすると、途中でかなり苦しくなりやすいです。 たとえば、進学後に現職では診療看護師としての配置が難しいと分かった場合、転職前提で計画を立てる必要が出てきます。 そうなると、学費だけでなくキャリアの組み立て方まで考えないといけません。
進学前に整理したい現実的なポイント
進学を考えるなら、家族の理解、勤務調整、学費補助、奨学金、休職制度、修了後の配置先まで確認したいです。 また、大学院側の受験要件や面接内容、志望理由書で何を問われるかも見ておくと準備しやすいです。 ここで重要なのは、「なぜNPを目指すのか」を自分の言葉で説明できることです。 これが曖昧だと、進学後のモチベーションもぶれやすいかなと思います。
転職を見据えながらキャリアの見せ方を整えたいなら、看護師転職の志望動機スキルアップ戦略:未経験でも刺さる実践も参考になります。 学ぶ理由をどう言語化するかは、進学にも転職にも効いてきます。
認定試験の難易度
診療看護師の認定試験は、修士課程を終えれば簡単というものではありません。 むしろ、大学院で学んだ内容を統合して問われるので、表面的な暗記だけでは届きにくいです。 病態機能学、臨床薬理学、クリニカルアセスメントなど、現場に直結する土台がしっかり問われます。 つまり、単語を覚える試験ではなく、状態を見立てて判断につなげる力が試されるわけです。 ここは、一般的な資格試験の感覚で入るとギャップを感じやすいところかなと思います。
近年は試験形式にも変化があり、領域別に細かく分けるよりも、どの現場でも必要になる共通基盤を重視する方向が見えます。 つまり、特定分野だけ得意でも足りず、広く考えられる力が必要ということです。 ここ、受験する側にはなかなか厳しいポイントですよね。 急性期だけ、在宅だけというより、どの領域でも通用する臨床推論の基礎が必要になります。 だからこそ、大学院での講義内容をバラバラに覚えるのではなく、症状・病態・検査・薬剤・看護介入をつなげて理解しておくことが重要です。
対策としては、講義ノートの復習だけでなく、症例ベースで考える練習が重要です。 検査値、症状、病歴、薬剤、看護判断をつなげて、「なぜその判断になるのか」を言語化できる状態が理想です。 過去問の有無や大学院ごとのサポート体制も確認しておくと安心です。 また、苦手分野を早めに把握して、循環、呼吸、感染、内分泌、薬理といった基礎領域を横断的に復習するのが効率的です。 丸暗記ではなく、症例で考える学習を積むほど、臨床にもそのまま返ってきます。
試験対策で意識したいこと
試験勉強では、知識を「点」で覚えないことが大切です。 たとえば、呼吸不全なら血液ガス、呼吸状態、換気設定、鎮静、離脱の考え方まで流れで見る。 感染なら徴候、培養、抗菌薬、脱水、全身状態までまとめて考える。 こうしたつながりで理解すると、応用が利きやすくなります。 また、グループ学習や口頭説明でアウトプットする習慣もかなり有効です。 説明できない知識は、まだ自分のものになっていないことが多いです。
試験日程や要項、出題形式は変更されることがあります。 受験前は必ず公式情報を確認してください。 直前期ほど、噂ではなく公式の受験案内を見て動くのが安全です。
筆記対策の組み立て方そのものに不安があるなら、看護師の転職筆記試験の内容一覧と対策優先順位がわかるガイドのように、勉強の優先順位を整理する考え方も応用しやすいです。
国家資格化の動向
将来性という意味で最も注目されるのが、診療看護師の国家資格化です。 現時点では国家資格化は実現していませんが、少子高齢化、医師不足、地域偏在、働き方改革といった背景を考えると、高度実践看護師の役割拡大を求める流れ自体はかなり強いと見ています。 特に2040年に向けて高齢化が進み、複数の慢性疾患を持つ患者さんが増える中で、医師だけに負荷を集中させるモデルには限界があるからです。 地域医療の現場では、すでにチームで役割を分担しないと回らない場面が増えています。
特に、在宅医療や地域包括ケアでは、診療看護師のような人材がいることで、医師が常時その場にいなくても診療の質を保ちやすくなります。 遠隔診療や訪問看護との組み合わせで評価が進めば、制度上の存在感はさらに高まるはずです。 現実に、政策や診療報酬の方向性を見ると、高度なアセスメントやタスクシフトを支える人材配置が評価されやすくなっています。 つまり、いきなり国家資格化が進まなくても、実質的な必要性は先に広がっていく可能性が高いです。
ただし、国家資格化は単純な話ではありません。 医師との役割分担、責任範囲、教育の標準化、診療報酬上の評価、関連団体との調整など、越えるべき論点が多いです。 だから、近いうちに必ず実現すると断言はできません。 でも、現場の必要性と制度の議論は確実に近づいていると私は感じます。 実際、制度上の明確化を望む声は、教育側にも現場側にもあります。 診療看護師本人にとっても、法的位置づけが整うことで役割の曖昧さが減り、より安全に能力を発揮しやすくなるはずです。
将来性を見るときの考え方
将来性を考えるときは、「国家資格化されるか」だけで判断しないほうがいいです。 むしろ、今後5年から10年で、どの現場で診療看護師の需要が高まりそうかを見るほうが現実的です。 急性期、在宅、へき地、慢性期、地域包括ケア、訪問看護との連携など、ニーズが高まる領域はすでに見えています。 制度変更を待つだけでなく、その時代に必要とされる実践力を先に持っている人が評価されやすいかなと思います。
国家資格化や診療報酬に関する制度は今後も変わる可能性があります。 正確な情報は必ず公式サイトをご確認ください。 進学や転職の最終判断は、大学院、勤務先、転職支援の専門家などにご相談ください。
看護師のNP制度まとめ
看護師のNP制度は、単なる資格のひとつではなく、これからの医療提供体制を支えるための重要な仕組みです。 診療看護師は、看護のケア力を土台にしながら、患者評価、治療支援、多職種連携を担う存在として期待されています。 特定看護師との違いを整理すると、診療看護師はより包括的な病態評価や診療支援まで視野に入れた役割を持ちやすく、大学院教育と認定試験を通してその実践力を高めていくキャリアだといえます。 ここまで読むと、単なる肩書きの話ではないことが伝わるかなと思います。
一方で、特定看護師との違い、民間資格であることによる法的位置づけ、大学院進学の負担、認定試験の難しさなど、簡単に飛び込める道ではありません。 だからこそ、勢いだけで決めるのではなく、自分がどんな現場で、どんな役割を担いたいのかを起点に考えるのが大切です。 急性期で重症患者に深く関わりたいのか、在宅や地域で継続支援をしたいのか、将来的に教育やマネジメントへ進みたいのかで、見える選択肢は変わります。 資格そのものより、その資格をどう活かすかの設計が大事なんですね。
年収や給料、資格手当の面では魅力がある一方で、それ以上に大きいのは、将来の役割の広がりと市場価値の上がり方です。 もしあなたが、現場でより深く患者さんに関わりたい、チーム医療の中心で動きたい、将来的にキャリアの選択肢を広げたいと感じているなら、看護師のNP制度はかなり検討価値がある道ですよ。 ただし、費用、法律、安全、制度改定に関わる情報は変わることがあります。 数字や制度の説明をうのみにせず、必ず最新の一次情報にあたることが大切です。
迷っているなら、先に確認したいこと
最後に、迷っているならまず確認したいのは3つです。 ひとつ目は、自分の働きたい領域とNP教育課程の方向性が合っているか。 ふたつ目は、大学院進学に伴うお金と時間の見通しが立つか。 三つ目は、修了後にその資格を活かせる職場環境があるかです。 この3つがそろうなら、NP制度はかなり前向きに検討できるはずです。 逆に、どれかが大きく曖昧なら、まずは特定行為研修や現職での役割拡大から考えるのも十分ありです。 焦らず、でも現実的に見ていくのがいちばんですよ。
最後に大事なこととして、費用、制度、法律、安全に関わる情報は必ず公式情報で最終確認してください。 正確な情報は公式サイトをご確認ください。 最終的な判断は専門家にご相談ください。